















































Prepara tus exámenes y mejora tus resultados gracias a la gran cantidad de recursos disponibles en Docsity

Gana puntos ayudando a otros estudiantes o consíguelos activando un Plan Premium


Prepara tus exámenes
Prepara tus exámenes y mejora tus resultados gracias a la gran cantidad de recursos disponibles en Docsity
Prepara tus exámenes con los documentos que comparten otros estudiantes como tú en Docsity
Los mejores documentos en venta realizados por estudiantes que han terminado sus estudios
Estudia con lecciones y exámenes resueltos basados en los programas académicos de las mejores universidades
Responde a preguntas de exámenes reales y pon a prueba tu preparación

Consigue puntos base para descargar
Gana puntos ayudando a otros estudiantes o consíguelos activando un Plan Premium
Comunidad
Pide ayuda a la comunidad y resuelve tus dudas de estudio
Descubre las mejores universidades de tu país según los usuarios de Docsity
Ebooks gratuitos
Descarga nuestras guías gratuitas sobre técnicas de estudio, métodos para controlar la ansiedad y consejos para la tesis preparadas por los tutores de Docsity
Una serie de casos clínicos que exploran diferentes aspectos de la neurología y la medicina. Se analizan signos de irritación meníngea, como el signo de brudzinski y el signo de kernig, así como las consecuencias de una lesión cervical que provoca cuadriplejia. También se abordan temas relacionados con la fisioterapia y el entrenamiento deportivo, incluyendo la progresión de cargas y la prevención de lesiones. El documento incluye preguntas y respuestas para estimular el análisis y la comprensión de los conceptos médicos.
Tipo: Resúmenes
1 / 54

Esta página no es visible en la vista previa
¡No te pierdas las partes importantes!















































Caso 1.1 (tema: tanner) Viene a la consulta Emanuel de 13 años y medio. Está preocupado y cree que tiene algún problema porque observó, mientras se bañaba en el gimnasio que muchos de sus compañeros tenían vellos púbicos, y él no. Le da pudor ver que sus compañeros ya se están desarrollando y que él todavía no comenzó. Emanuel nunca tuvo problemas de salud, salvo alguna faringitis. Tiene un percentil 50 de peso y talla. Usted realiza un examen genital y evidencia testículos de 3 cm (medidos con el orquidómetro) y que el escroto está congestionado y texturado. Además observa vellos suaves, lacios y levemente pigmentados en la base del pene. El pene se conserva con igual tamaño y proporción que en la infancia. ¿En qué estadio de Tanner se encuentra Emmanuel? ¿Comenzó el desarrollo puberal? ¿Qué le dirían a Emanuel respecto a su preocupación? Tanner 2, comenzó desarrollo puberal porque el testículo es mayor a 2,5 cm Emmanuel es sano, existen distintos tiempos de desarrollo dentro de un periodo de normalidad (ver gráfico “Secuencia de eventos puberales”). En los varones, el primer signo físico del desarrollo puberal es el incremento del tamaño testicular. Este suele preceder en uno o dos años al estirón del crecimiento corporal (que coincide con los estadios 3 y 4 de Tanner). Un testículo mayor de 2.5 cm es indicio del comienzo del desarrollo puberal. Luego del aumento del tamaño testicular, se agranda el tamaño del pene y aparece el vello pubiano. Al igual que en las niñas, el vello axilar y las glándulas sudoríparas aparecen más tardíamente. El último carácter sexual secundario que aparece es el vello facial.
Caso 1.2 (tanner) Una madre consulta preocupada porque su hija Laura de 9 años presenta un pequeño aumento de sus mamas. El desarrollo de la niña fue siempre armónico, dentro del percentil 75 de talla. Sus padres son altos y su madre tuvo la menarca a los 11 años. Le preocupa que tenga un desarrollo precoz y quede con baja estatura. Al examen físico evidencia elevación de las mamas y el pezón en forma de un pequeño montículo (botón mamario), con ausencia de vello pubiano. ¿En qué estadio de Tanner se encuentra Laura? ¿Comenzó el desarrollo puberal? ¿Qué le dirían a la madre respecto a su preocupación? Tanner mamario 2, Tanner vello pubiano 1. En las niñas, el primer signo físico que evidencia el comienzo de la pubertad es el desarrollo del botón mamario , o telarca. A partir de ahí, el crecimiento de la mama se completa en los siguientes tres años. Simultáneamente, aparece el vello pubiano (pubarca) y se produce un gran crecimiento corporal. La menarca suele aparecer en las etapas más tardías de la pubertad (estadios de Tanner 3 o 4) y luego de que se alcanzó el máximo crecimiento de la talla. Por definición, si una niña tiene su telarca entre los 8 y los 10 años, tiene una pubertad temprana. Los antecedentes de desarrollo temprano de su madre y la edad de la niña ayudan a pensar que estamos frente a un desarrollo temprano constitucional. La mayoría de estas niñas tienen una sensibilidad especial del tejido mamario a los estrógenos y no tienen desarrollo del vello pubiano. En estos casos no es necesario solicitar otros estudios y debe controlarse a la paciente para ver cómo evoluciona su desarrollo. Si la paciente, además de desarrollo mamario, tuviera vello pubiano, habría que solicitar una edad ósea. Si la edad ósea coincide en +/- 18 meses con la edad cronológica, podemos confirmar que estamos ante una variante fisiológica de la pubertad normal. Si la edad ósea fuera 24 meses mayor que la cronológica (edad ósea de 10 años y medio), habrá que pensar que estamos ante la presencia de una aceleración del crecimiento y sería conveniente consultar con el especialista.
Caso 2.2 (absorción alcohol ~ sexo) Juan y Paula, ambos de 17 años, son novios hace 1 mes y se conocen del club donde Juan practica rugby y Paula hockey. El viernes a la noche Juan la invitó a comer hamburguesas gourmet en un local de Palermo Soho. Junto con las hamburguesas, el local es famoso por sus cervezas artesanales y también por venderlas sin pedir documentos. El calor era agobiante ese viernes y las hamburguesas y las papas rústicas venían con mucha sal. La sed estaba a la orden, y bebieron cada uno de ellos 3 pintas de una riquísima cerveza rubia fría que se dejaba ver algo turbia a trasluz. Juan se mostraba habitué del lugar, saludaba al pibe que atendía en la barra, se notaba que iba con frecuencia con sus amigos. Paula no salía mucho de noche y tampoco era de beber alcohol. Cuando se retiraron del lugar Paula se notaba inestable al caminar, y de hecho ya le había costado ponerse de pie de la silla, y debió utilizar sus manos sobre la mesa para hacerlo. Juan la tomó del brazo y la acompañó a su casa en taxi porque Paula le dijo que estaba mareada y con sueño. Juan estaba “fresquito". Cual podría ser el motivo por el que se presenta en forma diferente la intoxicación aguda etílica entre Paula y Juan? Realice un gráfico de ejes cartesianos en el que se pueda observar la relación alcoholemia vs tiempo de ambos casos. Realice un esquema de en el que se indique los órganos que intervienen en la absorción, circulación, metabolismo y sitio donde el alcohol produce los efectos agudos. En el eje de la Y se representa la alcoholemia en mg% y el eje de la X el tiempo en horas. Juan logra hacer un pico plasmático menor que Paula ya que su primer paso hepático es más eficiente en el metabolismo (eliminación) del etanol respecto a Paula: 3 razones:
Caso 2.3 (absorción alcohol ~ etnia) Julieta Higa es nieta de inmigrantes Okinawenses. El sábado a la noche festejó su cumpleaños número 18 en un restaurante de carnes rojas junto a sus padres. Dada la ocasión, junto al pedido de un corte de lomo, los padres de Julieta pidieron una botella de Malbec y Julieta pidió permiso para probar un poco del vino tinto. Era la primera vez que Julieta bebía vino. De hecho en su hogar no se compraba ni era habitual beber alcohol. Tras tomar el primer trago, Julieta comenzó a comer su carne, y en 2 ocasiones bebió un poco más de vino de la copa de su madre, sin llegar siquiera a tomar la mitad de la copa. Al cabo de unos 10 minutos Julieta comenzó a sudar en su rostro, cosa poco frecuente en ella que es friolenta. Atribuyó el evento a la carne caliente que estaba comiendo. Además sentía sus mejillas calientes y su madre le hizo notar que se encontraba sonrojada. A los pocos segundos Julieta comenzó con palpitaciones y agitación. Para ese momento la sudoración era profusa y se empapó la camisa blanca con el sudor de la espalda. Apareció dolor de cabeza y cuando se puso de pie para ir al toilette en compañía de su madre, cayó al piso desmayada. A los pocos segundos se despertó en el piso; su padre le sostenía las piernas en alto asumiendo que le había bajado la presión arterial. ¿Qué le pudo haber ocurrido a Julieta? ¿Cuál/es características de Julieta pueden influir en el metabolismo del alcohol? Realice un gráfico de ejes cartesianos en el que se pueda observar la relación alcoholemia vs tiempo para Julieta, y para una persona “común”. Las razas asiáticas, y más aún, de origen nipón, encuentran los sistemas enzimáticos de la ADH (alcohol deshidrogenasa) y la ALDH (aldehído deshidrogenasa) menos eficientes en comparación con las etnias de origen europea (por diferencia de afinidad por el alcohol dado por diferentes isoenzimas entre las diferentes etnias). Lo mismo se puede observar en las personas descendientes de los pueblos originarios de América (se correlacionaría con las teorías actuales del origen de los pueblos originarios desde Asia y Oceanía). Esto se traduce en un mayor pico plasmático (por reducción de su capacidad de metabolismo en el primer paso hepático) y una velocidad de eliminación menor en el tiempo (mayor tiempo de la intoxicación aguda y más grave) (ver GRÁFICO 3). Además se agrega en Julieta una serie de síntomas ligados a otro metabolito intermedio tóxico: el acetaldehído. Julieta no solo presenta los síntomas de intoxicación aguda alcohólica, sino que agrega una serie de síntomas y signos muy ligados a niveles elevados de acetaldehído. Eso se debe a su pobre capacidad de eliminar el alcohol (responsabilidad de la ADH), que a su vez es pobremente metabolizada a acetaldehído, pero este metabolito intermedio también se acumula por su pobre metabolismo a acetato (dependiente de la ALDH). Aproximadamente el 50% de los chinos y japoneses poseen isoenzimas de ADH y ALDH con menor afinidad por el alcohol lo que se traduce en un metabolismo menos eficiente y lento. El síndrome de acetaldehído (también llamado síndrome disulfiram-like) se caracteriza por enrojecimiento facial, vasodilatación y palpitaciones. La vasodilatación es responsable del rubor y calor facial, la pérdida de calor corporal, y la hipotensión arterial. Las palpitaciones son producto del aumento reflejo de la frecuencia cardiaca que intenta compensar la caída de presión en el sistema arterial. Este síndrome se presenta además en interacciones medicamentosas por inhibición competitiva de la ALDH, cuando se consume alcohol en concomitancia con cefalosporinas, metronidazol, griseofulvina, cloranfenicol, sulfonilureas, entre otras. A largo plazo en consumidores crónicos de alcohol, el acetaldehído es responsable a nivel hepático de daño celular ya que aumenta la producción de radicales libres del oxígeno con peroxidación lipídica, reduce la capacidad del hepatocito de reparar el ADN, estimula la síntesis de colágeno a nivel hepático.
Si es positivo: no, existen resultados falsos positivos. Ciertos alimentos, suplementos nutricionales y medicamentos pueden dar resultados falsos positivos. Si el estudio resulta positivo se debe solicitar una prueba confirmatoria. ¿Se podría haber adulterado el resultado? Sí, la prueba puede ser adulterada por ejemplo agregando hipoclorito de sodio = agua lavandina, o alumbre (producto químico que se suele utilizar en cosmética, por ejemplo como antitranspirante o desodorante). En estos casos el estudio puede dar negativo. ¿Es posible determinar el nivel de intoxicación con este estudio? No, la prueba es cualitativa. ¿Cuál es el significado de “resultado preliminar cualitativo”? Un resultado preliminar es aquel que requiere, en caso de ser positivo, un estudio confirmatorio. ¿Por qué cree Ud que se utiliza este tipo de pruebas cualitativas preliminares o de screening? Estas pruebas en general son más rápidas, más económicas, tienen un amplio espectro de drogas que pueden detectar y son altamente sensibles (es decir pueden tener falsos positivos pero no tienen o son pocas las probabilidades de tener un falso negativo)
Caso 4. José es un chico de 14 años, le gusta juntarse con sus amigos y practicar patineta en la plaza. Esta mañana, salió de su casa como todos los días y aprovechó que la plaza estaba vacía para practicar su nuevo “salto mortal”. El encargado de la plaza lo vio entrar y cada tanto vigilaba cómo José hacía piruetas, notó que cada vez se elevaba más en la rampa y temió que pudiera caerse. Pero notó que tenía un casco, por lo que siguió con sus tareas. Unos minutos más tarde, el grito de una mujer que pasaba por el lugar lo alertó de que José se encontraba en el piso, sin el casco y no parecía consciente. Inmediatamente llamó a la ambulancia y corrió a ayudar a la mujer que estaba tratando de que José reaccionara, pero no logra despertarlo.
Las claves a la hora de ver una imagen cerebral por tomografía computada axial son: ● Chequear la simetría de las estructuras corticales, los surcos y los núcleos profundos. ● Chequear que las cisternas no contengan material hiperdenso. ● Detectar la presencia de surcos en el valle silviano (su ausencia puede ser indicativa de hemorragia subaracnoidea). ● Seguir las líneas óseas para detectar posibles soluciones de continuidad y fracturas. ● Chequear la neumatización de los senos. Es importante recordar que en los cortes axiales vamos a ver las imágenes con una orientación opuesta a nuestra derecha e izquierda. Es útil pensar que vemos el corte desde los pies del paciente, haciendo que lo que vemos a la derecha, es la izquierda del paciente. Cortes coronales: ● Chequear la simetría de las estructuras corticales, los surcos y los núcleos profundos. ● Chequear que las cisternas no contengan material hiperdenso. ● Buscar posibles hematomas epi o subdurales como colecciones hiperdensas de forma bi-convexa o cóncava-convexa. ● Buscar posibles hernias uncales o transtentoriales. Cortes sagitales: ● Chequear unión craneoencefálica, detectar posibles hernias a nivel del foramen magno. ● Ubicación e indemnidad de la silla turca. ¿A qué tipo de cortes corresponden? Transversal / axial ¿Qué lado corresponde a derecha y cuál a izquierda? Nuestra izquierda es la derecha del paciente y nuestra derecha es la izquierda de este último ¿Qué lado corresponde a derecha y cuál a izquierda? El corte sagital muestra el lado izquierdo y el coronal ambos, el de la derecha es el hemisferio izquierdo y el de la izquierda el derecho. Anterior donde está el seno frontal, posterior el cerebelo ¿Cuáles corresponden a cortes sagitales y cuáles a coronales? La imagen de la derecha es coronal y de la izquierda sagital
Decidimos dejar a José en observación en guardia, ¿hay alguna recomendación de cómo se debe quedar? ¿Cuanto tiempo lo dejamos en observación? En un ambiente tranquilo, en posición semiincorporada, con la cabeza unos 30° sobre el plano horizontal. Evitar la lateralización de la cabeza. No es necesario el ayuno. El tiempo de observación nunca debe ser menos de 4-6 hs. En lactantes, nunca menos de 24hs.
● Conciencia y reactividad ● Orientación ● Fondo de ojo ● Maniobra de Kernig ● Maniobra de Brudzinski Caso 5. Belén tiene 14 años, y estaba jugando en el recreo con sus amigas cuando gritó que le dolía la cabeza y se largó a llorar. Sus amigas la llevaron hasta la sala de profesores, Belén no abría los ojos y repetía que le dolía la cabeza, caminaba bien, pero notaron que tenía paralizada la cara del lado derecho. Al llegar, la profesora de biología la hace pasar y pide que llamen una ambulancia, Belén se sentó en una silla, se seguía tapando los ojos porque le molestaba la luz. La profesora le preguntó si le había pasado esto pero Belén nunca había tenido dolor de cabeza. La enfermera del colegio llegó y le tomó la presión (100/70 mmHg), la frecuencia cardíaca (100 lpm) y la temperatura (36°C). Le pidió que sonriera y vieron que la mitad derecha de la cara no se movía; luego le pidió que levantara los brazos cerrando los ojos y el brazo derecho lentamente se caía. Por último, le pidió que repitiera la frase “el zorro rojo escapa” y Belén contestó “el zarro rejo ...” y como no pudo seguir hablando, comenzó a llorar. A los 10 minutos, la ambulancia llegó y llevó a Belén a la guardia. ¿Reconoce alguna o algunas banderas rojas en el relato de este caso? ● Cefalea de inicio brusco ● Cefalea de nuevo comienzo ● Síntomas de foco neurológico: paresia y afasia ¿Qué sospecha diagnóstica tiene? ¿Cuál sería la conducta adecuada con este cuadro? El diagnóstico presuntivo en este caso es sangrado aneurismático (por edad y la presentación con dolor de cabeza). Importante remarcar que los ACV isquémicos en la población adolescente constituyen la mitad de las causas (50- isquémico-hemorrágico), siendo la otra mitad los hemorrágicos (en adultos la relación es 80-20 isquémico-hemorrágico). Además, están siendo más frecuentes la hipertensión y la dislipidemia por lo que lentamente estos números van inclinándose a isquémico por factores típicos de riesgo cardiovascular. “Of all strokes among persons 15 to 44 years of age, approximately 50% are ischemic, 20% are intracerebral hemorrhage (ICH), and 30% are subarachnoid hemorrhage” Fuente: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3795593/ (Aclaración de neuróloga: Es bastante más común el isquémico de lo que uno piensa. Incluso con el correr de los años, y más que nada estos niños, van a ver mucho más isquémicos que hemorrágicos en esta población.) Es una urgencia. La paciente debe ser evaluada por guardia con tomografía urgente. En caso de que ésta no sea concluyente por no presentar ninguna imagen (sangrado o tumoral), debería hacerse punción lumbar para evaluar sangrado. En base a la sospecha diagnóstica, y siempre considerando que la evaluación del examen neurológico debe ser completa, ¿qué maniobras del examen físico les confirman su sospecha si estuvieran alteradas o mostraran déficit? ● Inspección del estado general ● Actitud y decúbito ● Conciencia y reactividad ● Lenguaje ● Orientación ● Sensibilidad facial
● Fuerza y movimientos faciales ● Fuerza en miembros superiores e inferiores ● Reflejos osteotendinosos ● Reflejo de Babinski ● Reflejo de Hoffman ● Clonus ● Tono muscular Caso 5. Gonzalo tiene 12 años, le gusta jugar al fútbol y entrena todos los días en el club Rojo enfrente a su casa. Hace unas semanas, el profesor de fútbol notó que Gonzalo está torpe, el sábado pasado en el clásico contra el club Azul se tropezó en dos jugadas claves sin haberse chocado con otro compañero. Además, viene diciendo que le duele la cabeza. Nunca se había quejado de dolor de cabeza. Hoy la mamá de Gonzalo lo vino a buscar y el profesor le preguntó si ella lo veía bien a Gonzalo. A la mamá le extrañó la pregunta porque ella había notado que Gonzalo estaba raro: casi no miraba televisión porque no veía bien y se mareaba, la última semana se despertó dos veces llorando porque lo había despertado un dolor de cabeza muy fuerte, también veía que le estaba costando hacer la tarea. Ella pensé que todo esto era por estrés. Tanto el profesor como la mamá se quedaron preocupados. Gonzalo se acercó y le preguntaron cómo se sentía. El contestó que le dolía la cabeza, pero que estaba bien. A la mamá le pareció que se le movían mucho los ojos y decidió concurrir esa tarde al médico. ¿Reconoce alguna o algunas banderas rojas en el relato de este caso? ● Cefalea nueva. ● Despierta de noche. ● Nistagmo, trastorno de la marcha sutil (al correr) ¿Que sospecha diagnóstica tiene? ¿Cuál sería la conducta adecuada con este cuadro? Este es un caso de cefalea nueva y vértigo. Por lo progresivo del cuadro, uno esperaría una masa ocupante de espacio en cerebelo. Requiere evaluación por guardia. El paciente requiere realizar imagen por guardia. Si bien la tomografía es el primer estudio para solicitar, pensando en alteración a nivel de cerebelo, se podría luego agregar resonancia para completar evaluación de fosa posterior. El interrogatorio y examen físico pueden permitir diferenciar vértigo central y periférico. En base a la sospecha diagnóstica, y siempre considerando que la evaluación del examen neurológico debe ser completa, ¿qué maniobras del examen físico les confirmarían su sospecha si estuvieran alteradas o mostraran déficit? ● Inspección del estado general ● Actitud y decúbito ● Conciencia y reactividad ● Marcha ● Movimientos extraoculares ● Audición ● Búsqueda de nistagmo ● Taxia Mire el video del examen físico neurológico desde el minuto 7:42 hasta el final. Con respecto a la evaluación del sistema de coordinación: ¿Qué maniobras realiza? Diadococinesia en miembros superiores
involuntariamente flexiona las piernas, inevitablemente acercando las rodillas hacia el tórax a pesar de la oposición del examinador. ¿A qué se le llama foco neurológico? Se le llama foco a la presencia de un déficit o malfunción neurológico en alguna región específica. Por ejemplo, debilidad en la mitad del cuerpo, hipoestesia en la cara, ataxia en el miembro superior derecho, déficit visual en el hemicampo izquierdo El cuadro descripto corresponde a un síndrome meningoencefálico. ¿Cuáles son los síntomas y signos se pueden asociar a este síndrome? Fiebre alta repentina Rigidez en el cuello Dolor de cabeza intenso que parece diferente a lo normal Dolor de cabeza con náuseas o vómitos Confusión o dificultad para concentrarse Convulsiones Somnolencia o dificultad para caminar Sensibilidad a la luz o fotofobia Falta de apetito o sed Erupción cutánea (meningitis meningocócica) Una de las causas del sindrome meningoencefálico es la meningitis, es decir, la inflamación de la meninges. ¿Cuáles son las capas meníngeas? Duramadre, aracnoides y piamadre ¿Qué estructuras están señaladas? 1: Duramadre parietal 2:Duramadre visceral 3: Seno venoso 4: Vellosidad aracnoidea 5: Aracnoides 6: Espacio subaracnoideo 7:Piamadre
Caso 6. Se presenta un paciente de 75 años, con antecedentes de hipertensión arterial y diabetes que por la mañana nota visión doble y vértigo, asociado a náuseas y vómitos. Ingresa con una TA de 180/110, taquicárdico y normotérmico. En el examen neurológico se observa menos sensibilidad termoanalgésica en la mitad izquierda de la cara, hipoestesia en el tronco y extremidades derechas. Además, se evidencia parálisis de la mitad izquierda de la lengua y voz ronca. Llama la atención que presenta disminución de la hendidura palpebral izquierda y miosis (pupila contraída) del mismo lado.
¿ A qué nivel cree que se encuentra la lesión? ¿Qué vías se encuentran afectadas?¿Cómo es el recorrido de las mismas? La lesión está por encima del bulbo raquídeo (en donde se decusan) del lado izquierdo. Síndrome de Wallemberg - Síndrome alterno: hipoestesia de un lado a nivel de la lesión (el trigémino es el núcleo más largo) y contralateral por debajo de la lesión. Está afectada la vía epicrítica. Caso 6. Juliana concurre por haber notado en estos últimos 4 días que no siente bien el tronco y la pierna izquierda y hoy tiene dificultades en la fuerza de esa pierna. Lo primero que notó es que el agua de la ducha era más caliente del lado izquierdo que del derecho, luego notó que sentía menos la ropa y al tocarse del lado izquierdo. En el examen neurológico confirmamos la menor sensibilidad del hemicuerpo izquierdo desde la altura de la clavícula. ¿ A qué nivel cree que se encuentra la lesión? ¿Qué vías se encuentran afectadas?¿Cómo es el recorrido de las mismas? Lesión lateral con compromiso CONTRALATERAL de las vías sensitivas termoalgésicas (síntomas derechos) y compromiso IPSILATERAL de las vías epicríticas y vías motoras (síntomas izquierdos) Caso 6. Pedro tiene 18 años y es traído al hospital inconsciente luego de sufrir un accidente vial en la autopista, sin tener el cinturón de seguridad puesto. Se lo estabilizó en la sala de shock y se realizó una tomografía para valorar su estado.
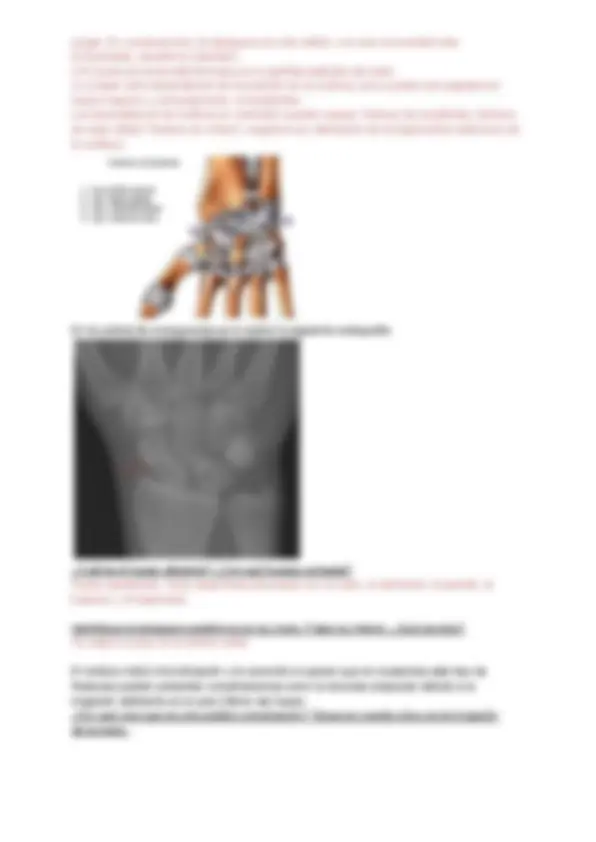
dándole como resultado: Maniobras de Stewart-Holmes y Mingazzini negativas, reflejos ausentes y arreactividad sensitiva. A partir de los datos obtenidos, usted decide realizar una radiografia de la zona cervical, la cual da como resultado un lesión a nivel cervical provocándole al paciente una cuadriplejia. ¿Qué vías senstivas neuronales fueron afectada por la lesión? Esquematice su recorrido. Vías sensitivas Vía de Goll y Burdach: Es una vía ascendente por lo tanto es sensitiva. Estos fascículos transcurren por el cordón posterior de la médula espinal (Goll por dentro, Burdach por fuera). La 1o neurona (cuyo axones originan los fascículos), al igual que Todas las vías sensitivas se encuentran en el ganglio espinal. El axón de esta neurona ascienden por el cordón posterior hasta llegar al dorso del bulbo encefálico donde hacen sinapsis. En el dorso del bulbo se encuentran los núcleos de Goll (Gracilis) y de Burdach (Cuneatus o Cuneiforme), allí se encuentra la 2o neurona. Los axones provenientes de esta neurona se CRUZAN al lado opuesto,formando la GRAN DECUSACIÓN SENSITIVA, ubicada por arriba y por detrás de la DECUSACIÓN MOTORA O PIRAMIDAL .Los axones de la 2o neurona al decusarse forman el LEMNISCO MEDIAL o CINTA DE REIL MEDIA. Por esta formación ascienden los axones hasta llegar al TÁLAMO. En el núcleo VENTROPOSTEROLATERAL DEL TÁLAMO se encuentra la 3o, y última neurona de esta vía, cuyos axones se dirigen hacia la corteza SOMESTÉSICA 1o (ÁREA SENSITIVA PRIMARIA, CIRCUNVOLUCIÓN POST ROLÁNDICA o ÁREAS 3-1- DE BRODMANN). Haces Espinotalámicos Estos haces discurren por el cordón anterolateral de la médula espinal. Como TODAS LAS VÍAS SENSITIVAS, el núcleo de la 1o neurona se encuentra en el ganglio espinal. Los axones de esta neurona tienen un corto recorrido y hacen sinapsis en el asta posterior gris de la médula espinal, en el núcleo de WALDEYER. La 2o neurona envía axones que se CRUZAN a lado opuesto de la médula,hasta llegar al cordón anterolateral. Por este cordón ascienden los axones hasta el bulbo raquídeo, en donde se forman los dos haces MEDIAL o ANTERIOR, y el LATERAL. El haz Espinotalámico Anterior asciende por el Lemnisco Medial (o cinta de Reil Media), junto con el fascículo de Goll y Burdach. Mientras que el haz Espinotalámico Lateral asciende por el Lemnisco Espinal o Lateral, junto al haz de Gowers (espinocerebeloso cruzado) y el haz rubroespinal. A la altura de los pedúnculos ambos Lemniscos se unen y se ubican en los laterales del
acueducto de Silvio, Lemnisco medial hacia anterior y Lemnisco lateral por detrás. A partir de allí el axón de la 2o neurona hace sinapsis con la 3o neurona,ubicada en el TÁLAMO, en el núcleo VENTROPOSTEROLATERAL, y a partir de esta los axones se dirigen al ÁREA SENSITIVA PRIMARIA Esquematice una vértebra cervical e indique el sitio por dónde transcurre la médula. El sitio por donde transcurre la médula es el foramen vertebral. ¿Cuál es el objetivo de las maniobras que le realizó el médico a Federico? El objetivo de la maniobra de Stewart-Holmes es para evaluar la extensibilidad y el tono hay una maniobra específica, mientras que la maniobra de Mingazzini para ver fuerza muscular esta pone de manifiesto la paresia de los miembros inferiores y superiores. Lo más común es realizarla con los miembros superiores por cuestiones de comodidad. Caso 6. Tomás de 15 años se metió en la cocina mientras su mamá preparaba la cena. En un descuido el chico tocó con su mano derecha la olla donde su mamá estaba hirviendo agua para la pasta. Inmediatamente, Tomás sacó la mano velozmente y comenzó a llorar.